Pankreaskarzinom
Das Pankreaskarzinom hat nach wie vor eine insgesamt schlechte Prognose. Aufgrund der gering ausgeprägten Symptomatik werden diese Karzinome häufig erst in einem fortgeschrittenen Stadium diagnostiziert, was eine R0-Resektion erschwert. Diese stellt aber die einzig wirklich wirksame Therapie des Pankreaskarzinoms dar, unbehandelt liegt die Lebenserwartung bei wenigen Monaten.
Die steigende Inzidenz in den westlichen Industrienationen hat nicht so sehr mit dem Lebensstil zu tun als viel mehr mit der Tatsache, dass die Wahrscheinlichkeit, an einem Pankreaskarzinom zu erkranken, mit zunehmendem Lebensalter deutlich steigt.
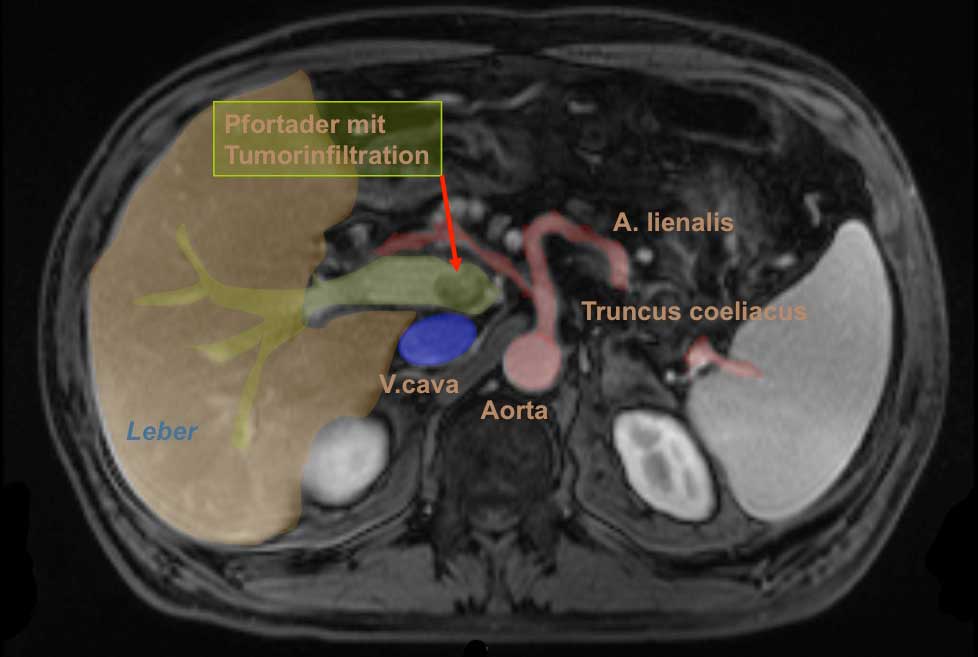
Unterteilen lässt sich das Pankreaskarzinom in Karzinome des Pankreaskopfes, die mit ca. 65% am häufigsten sind, Karzinome des Pankreaskorpus und des Pankreasschwanzes. Die Grenze zwischen Kopf und Korpus verläuft dabei auf Höhe der V. mesenterica superior, der Pankreasschwanz beginnt am linken Rand der Aorta.
Davon abzugrenzen sind periampulläre oder Papillenkarzinome. Diese im Bereich der Ampulla vateri entstehenden Karzinome haben eine deutlich bessere Prognose als die ductalen Adenokarzinome des Pankreas.
Ätiologie
Es werden verschiedene Risikofaktoren diskutiert, die die Entstehung eines Pankreaskarzinoms fördern können. Dazu gehören Alkohol- und Tabakkonsum aber auch das Vorliegen von Übergewicht und Adipositas. Genetische Faktoren spielen offenbar auch eine Rolle, die Wahrscheinlichkeit, ein Pankreaskarzinom zu entwickeln ist beispielsweise bei herediären Tumorsyndromen wie der FAP, dem HNPCC oder dem Peutz-Jeghers-Syndrom erhöht.
Symptomatik & Diagnostik
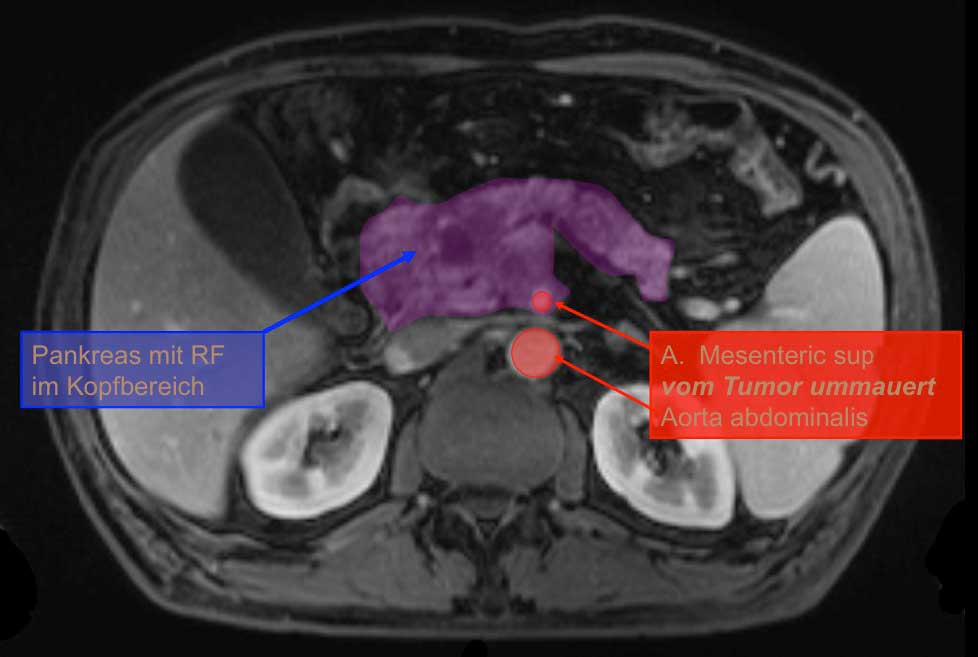
Das Problem in der Diagnostik des Pankreaskarzinom ist die Tatsache, dass diese Tumoren lange Zeit asymptomatisch bleiben. Dies erklärt den hohen Anteil von befallenen Lymphknoten oder gar Fernmetastasen bei der Erstdiagnose. Dies gilt in besonderem Maße für die Karzinome im Pankreasschwanzbereich. Im Kopfbereich kommt es eher zu einer Obstruktion des Gallenganges und somit zu einer Cholestase, die dann mit einem schmerzlosen Ikterus symptomatisch wird.
Das klassische klinische Zeichen, welches auf eine Pankreaskarzinom hindeuten kann ist das sog. Courvoisier-Zeichen. Es besteht aus der Kombination eines schmerzlosen Ikterus und einem Gallenblasenhydrops. Im Gegensatz dazu verursacht eine entzündete Gallenblase mit Hydrops sehr starke Schmerzen.
Gewichtsverlust und Kachexie können ebenso auftreten wie unspezifische, oft in den Rücken ausstrahlende Oberbauchschmerzen. Es ist auch möglich, dass als alleiniges Symptom Rückenschmerzen auftreten. Verständlicherweise trägt diese eher ungenaue Beschwerdekonstellation nicht zu einer raschen Diagnosstellung bei.
Das augenscheinlichste Merkmal, der Ikterus wird zur Abklärung der Cholestaseparameter in der Labordiagnostik führen. In einer Oberbauchsonografie kann eventuell eine Raumforderung des Pankreas entdeckt und eine Erweiterung der extrahepatischen Gallengänge diagnostiziert werden.
Eine Computertomografie oder MRT dient zur weiteren Abklärung und besserer Darstellung des Tumors und eventueller Fernmetastasen. Zur Frage der Resektabilität wird besonders auf die Infiltration der A. mesenterica superior und der Pfortader geachtet. Fernmetastasen sind eine Kontraindikation für eine Operation. Auch einer ERCP oder MRCP kann nützlich sein, um die Cholestase weiter abzuklären.
Therapie
Die Prognose des Pankreaskarzinoms ist nach wie vor schlecht. Unbehandelt liegt die Lebenserwartung bei wenigen Monaten. Nur eine vollständige operative Entfernung bringt eine wesentliche Verbesserung der Prognose mit einer 5-Jahresüberlebensrate von ca. 40%.1
Erschwert wird das Erreichen einer R0-Resektion jedoch durch die oft bei Diagnosestellung bereits fortgeschrittene Erkrankung mit früher lymphogener Metastasierung sowie der prognostisch ungünstigen frühen Infiltration der Perineuralscheiden zum Retroperitoneum hin. Oftmals wird bei der chirurgischen Exploration auch bereits eine Peritonealcarcinose gefunden, die in der Stagingdiagnostik nicht zu erheben war.
Die Wahl des Operationsverfahren richtet sich nach der Lokalisation des Tumors. Karzinome im Pankreasschwanzbereich werden mit einer Pankreaslinksresektion behandelt, wobei die Splenektomie und systematische Lymphadenektomie Teil der Operation ist.
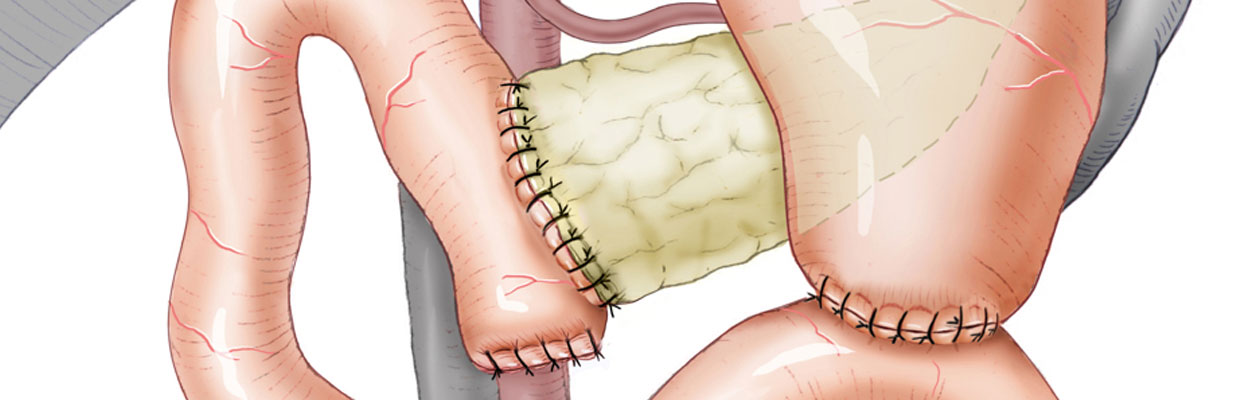
Bei Pankreaskarzinomen im Pankreaskopf wird eine partielle Pankreatikoduodenektomie durchgeführt. In der klassischen Variante mit Resektion des Magenantrums ist dies die Operation nach Kausch-Whipple oder kurz Whipple-Op. Bei der Operation wird außerdem die Gallenblase entfernt, der distale Anteil des Gallengangs, das Duodenum und natürlich der Pankreaskopf. Die Rekonstruktion erfolgt dann mit einer Pankreatikojejunostomie, Hepatikojejunostomie und Gastrojejeunostomie, meist als Y-Roux-Rekonstruktion.
Die Resektion des Magenantrums erfolgte früher nicht aus onkologischen Gründen, sondern weil es nach der Anastomosierung des Magens mit dem Dünndarm regelhaft zur ausgeprägten Ulcerationen im Dünndarm kam. Mit der Einführung der Protonenpumpeninhibitoren standen später aber wirkungsvolle Medikamente zur Verfügung um dies zu verhindern. Daher wird heute in der Regel das Magenantrum nicht mehr mitreseziert, was die Lebensqualität der Patienten langfristig verbessert und evenentuell die Morbidität des Eingriffs reduzieren kann. Nur bei sehr großen, fraglich ins Magenantrum infiltrierenden Tumoren wird diese Variante noch gewählt.
Belässt man das Magenantrum, ist dies die Operation nach Longmire-Traverso. Das übrige Resektionsausmaß ist identische zur Whipple-Operation. Im klinschen Spachgebrauch wird auch der Begriff pp-Whipple verwendet, das steht für pylorus-preserving-Whipple. Der Pylorus wird also erhalten und das Duodenum unmittelbar postpylorisch abgesetzt. Onkologische Nachteile bietet dieses Vorgehen nicht, die Magenentleerung ist aber im Langzeitverlauf bei erhaltenem Pylorus besser, es kommt nicht zu den aus der Magenchirurgie bekannten Dumping-Symptomen.
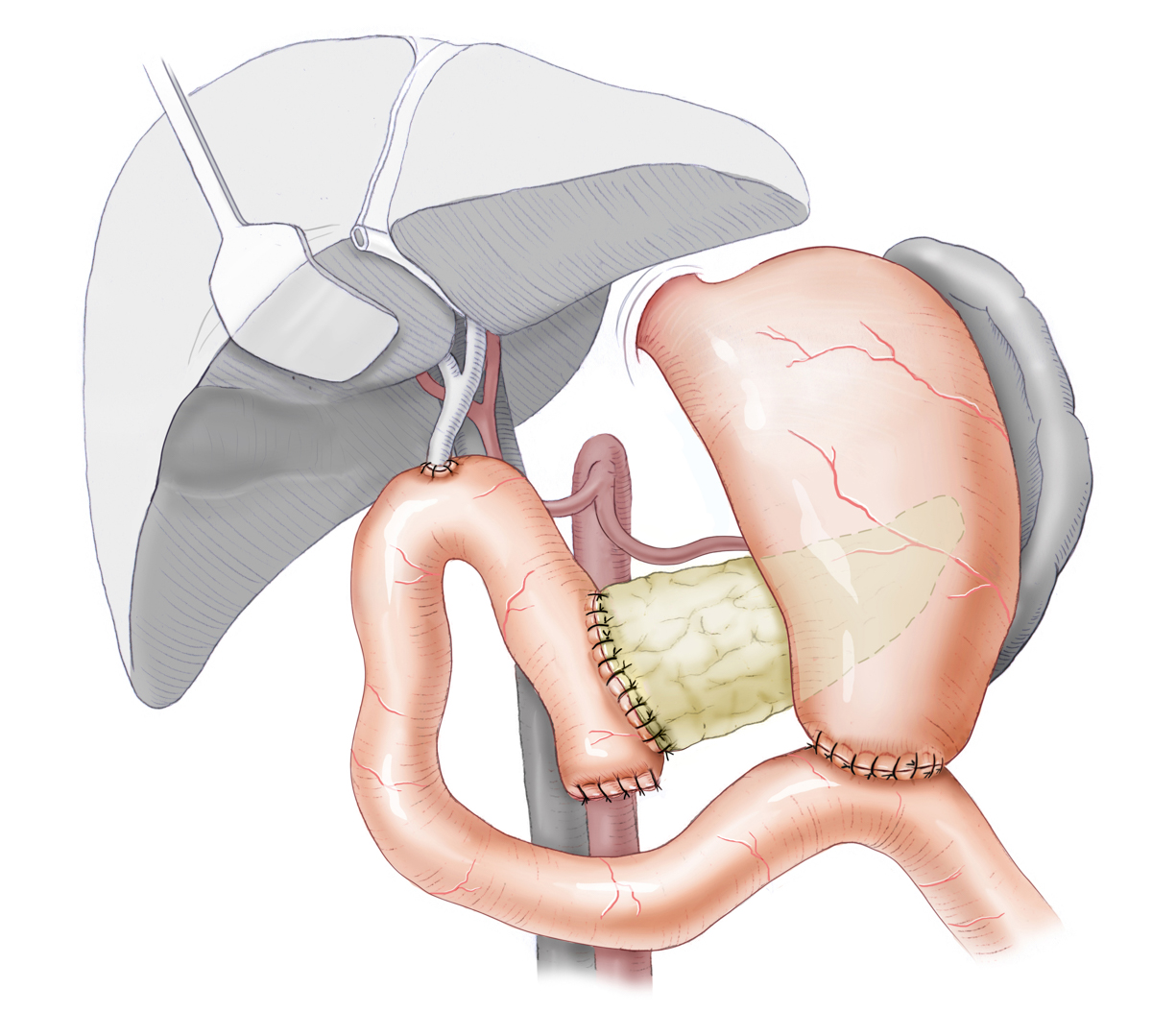
Anatomische Situation nach einer Whipple-OP
Literatur
- One thousand consecutive pancreaticoduodenectomies.Ann Surg. 2006 Jul;244(1):10-5.: Cameron JL1, Riall TS, Coleman J, Belcher KA.

 Wunde, Wundheilung
Wunde, Wundheilung Infektion
Infektion Akutes Abdomen
Akutes Abdomen Abdominaltrauma
Abdominaltrauma Ileus
Ileus Hernien
Hernien Struma benigna
Struma benigna Schilddrüsen-CA
Schilddrüsen-CA Nebenschilddrüsen
Nebenschilddrüsen Hypderthyreose
Hypderthyreose Nebenniere
Nebenniere Achalasie
Achalasie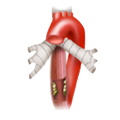 Ösophagus-CA
Ösophagus-CA Ösophagusdivertikel
Ösophagusdivertikel Ösophagusperforation
Ösophagusperforation Verätzung
Verätzung Magen-CA
Magen-CA Ulkuskrankheit
Ulkuskrankheit GERD
GERD Adipositas
Adipositas CED
CED Divertikulitis
Divertikulitis Kolon-CA
Kolon-CA Proktologie
Proktologie Rektum-CA
Rektum-CA Anatomie
Anatomie Ikterus
Ikterus Cholezystolithiais
Cholezystolithiais Benigne Leberläsionen
Benigne Leberläsionen Maligne Leberläsionen
Maligne Leberläsionen Pankreatitis
Pankreatitis Pankreaskarzinom
Pankreaskarzinom