Schultergürtel und Oberarm
Claviculafraktur
Claviculafrakturen gehören zu den häufigsten Frakturen und machen bis zu 10% aller Frakturen aus. Am häufigsten ist das mittlere Drittel der Clavicula mit 80% der Fälle betroffen, laterale Claviculafrakturen machen 15% aus. Frakturen der medialen Clavicula sind mit 5% eher selten. Bei der klinischen Untersuchung sollte auf neurovaskulären Begleitverletzungen geachtet und eine drohende Hautperforation der Frakturenden erkannt werden.
Eine absolute OP-Indikation sind offene Frakturen, neurovaskuläre Begleitverletzungen, drohende Hautperforation der Frakturenden und symptomatische Pseudarthrosen. Das Risiko für die Entwicklung einer Pseudarthrose steigt mit dem Grad der Dislokation, einer Verkürzung über 2cm und bei mehrfragmentären Frakturen. Laterale Frakturen haben eine höhere Pseudarthrosenrate als Frakturen des mittleren Drittels. Diese Faktoren müssen daher bei der Indikationsstellung für eine operative oder konservative Therapie beachtet werden.
Klassifikation nach OTA
Bei der Klassifikation der Claviculafraktur im mittleren Drittel nach OTA werden 3 Typen unterschieden
- Typ A (B1): Einfache Schrägfraktur ohne zwischen Fragment
- Typ B (B2): Fraktur mit Zwischenfragment
- Typ C (B3): Fraktur mit Trümmerzone
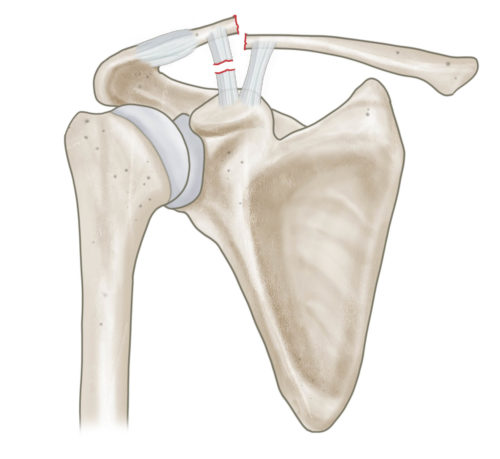
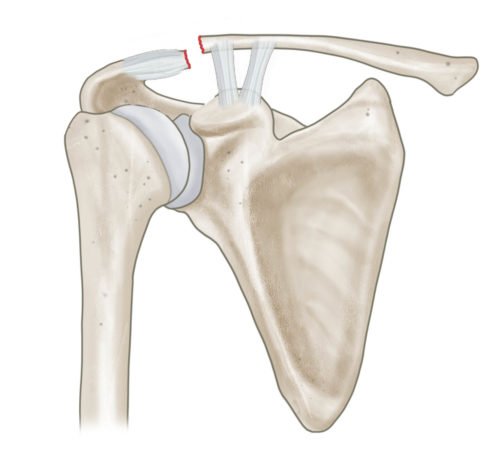
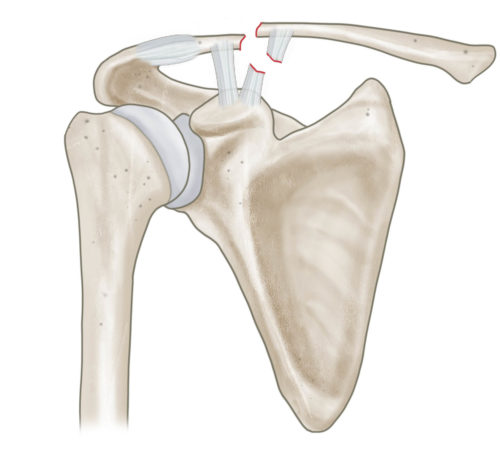
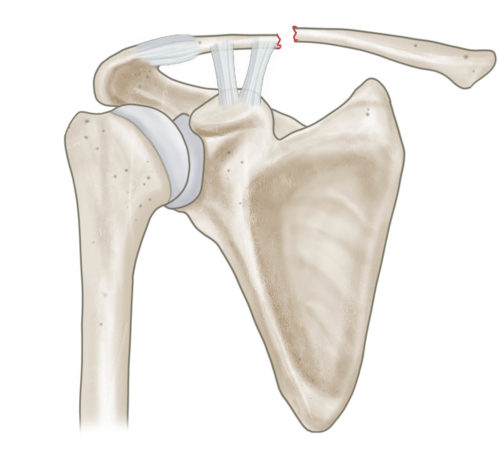
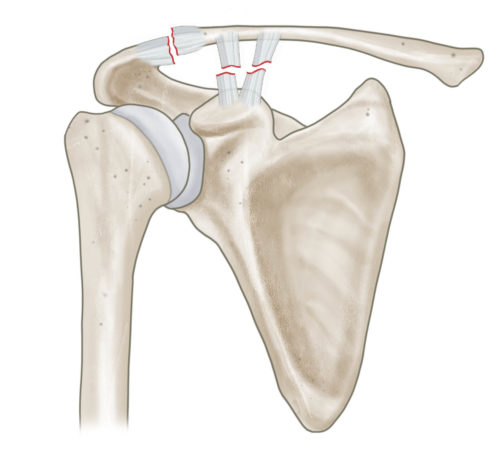
Klassifikation nach Jäger und Breitner
Bei lateralen Claviculafrakturen muss die Beziehung zu den coracoclaviculären und akromioklavikulären Bändern beachtet werden. Hier hilft die Einteilung nach Jäger und Breitner (s. Abbildung). Liegt eine Fraktur mit Ruptur der coracoclaviculären Bänder und konsekutivem Hochstand der lateralen Clavicula vor, sollte eine operative Stabilisierung und Rekonstruktion der coracoclaviculären Bänder erfolgen. Nichtdislozierte laterale Claviculafrakturen werden konservativ behandelt.
Therapie:
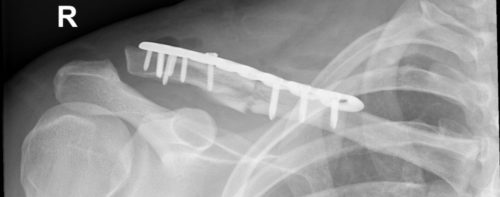
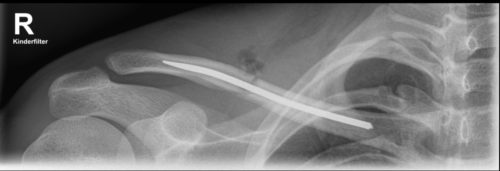
Bei der operativen Therapie der Frakturen des mittleren Drittels kann bei einfachen Frakturmustern (B1) eine geschlossene Reposition und die intramedulläre Schienung mit einem titan-elastischen Nagel (TENS) erfolgen. Bei komplexreren Frakturmustern (B2 oder B3) kommt in der Regel eine anatomisch präformierte (winkelstabile) Plattenosteosynthese zum Einsatz.
Konservative Therapie
Bei der konservativen Therapie können die Patienten zur Immobilisierung entweder eine Schlinge oder einen Rucksackverband für vier bis sechs Wochen erhalten. Es sollten regelmäßige Röntgenkontrollen durchgeführt werden um eine sekundäre Dislokation und ein Ausbleiben der Heilung frühzeitig zu erkennen (z.B nach 7,14 und 21 Tagen)
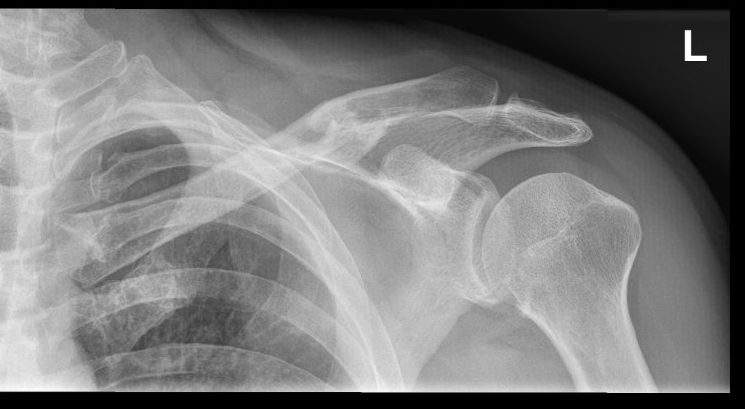
Gering- oder nichtdislozierte Frakturen der Clavicula können konservativ behandelt werden
Schulterluxation
Das Schultergelenk ist das Gelenk mit dem größten Bewegungsausmaß des menschlichen Körpers. Dieses große Bewegungsausmaß wird mit einer relativen Instabilität erkauft. Das Verhältnis zwischen Oberfläche des Humeruskopfes zur Oberfläche des Glenoids beträgt etwa 4 zu 1. Bei der Stabilisierung des Gelenkes spielen sowohl dynamische und muskuläre Faktoren als auch der Kapsel-Band-Apparat als statischer Stabilisator eine wichtige Rolle. Die Schulterluxation ist die häufigste Luxation eines Gelenks und wird nach ihrem Entstehungsmechanismus und ihre Luxationsrichtung eingeteilt.
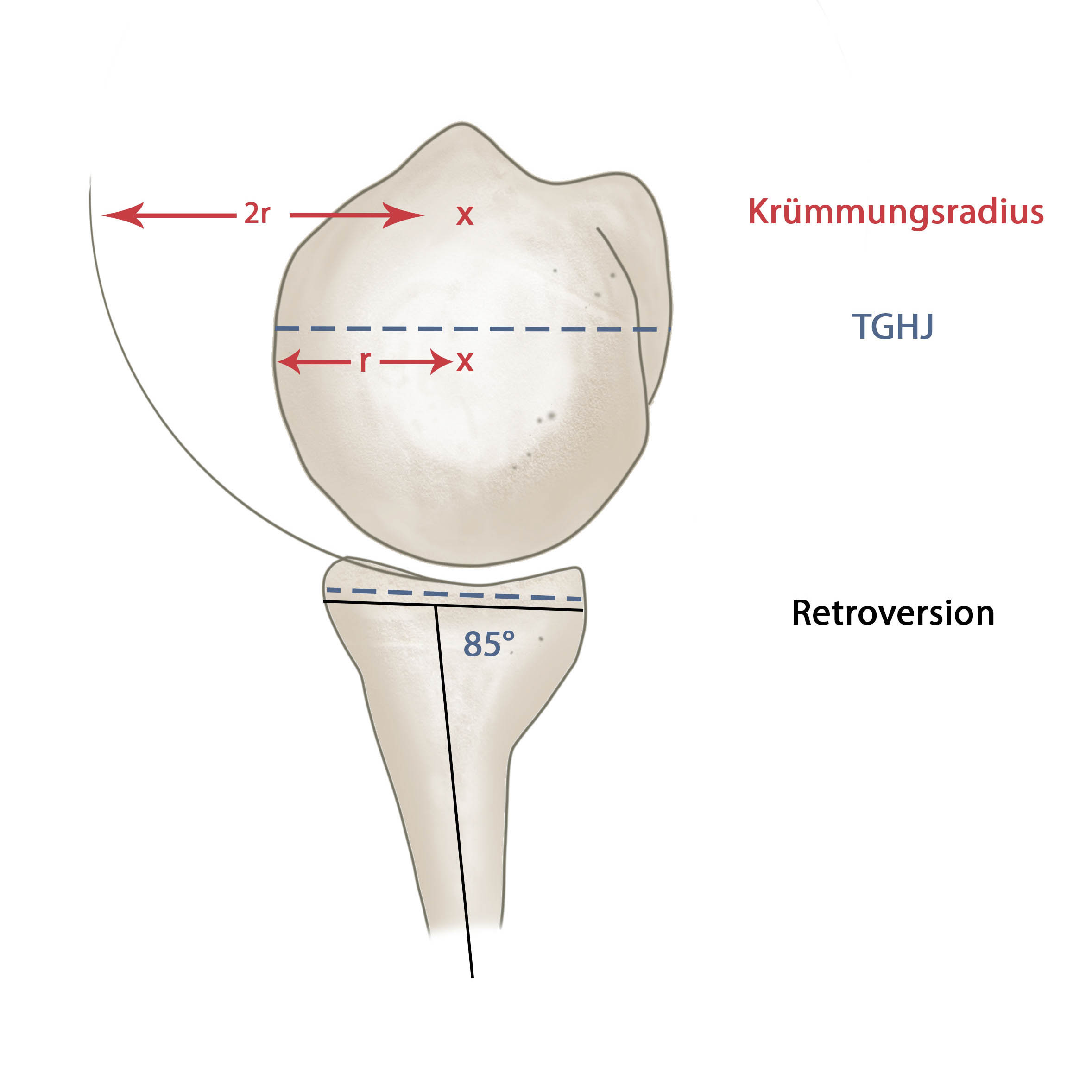
Das Verhältnis zwischen Größe des Humeruskopf zu Gelenkpfanne (Glenoid) beträgt 4 zu 1. Die sehr große Beweglichkeit des Schultergelenks bedingt daher auch eine gewisse knöcherne Instabilität und prädisponiert daher zu Luxationen dieses Gelenkes.
Eine traumatische Luxation wird durch eine äußere Gewalteinwirkung ( Z.b. Sturz auf den in der Schulter abduzierten, außenrotierten Arm) hervorgerufen. Kommt es nach einer traumatischen Erstluxation zur erneuten Luxationen, werden diese als rezidivierende Luxationen bezeichnet. Abzugrenzen davon sind die atraumatischen, habituellen Luxationen. Traumatische Luxationen werden zusätzlich nach ihrer Luxationsrichtung eingteilt. Die anteriore inferiore Luxation ist mit 95% die häufigste Luxation, posteriore Luxationen sind wesentlich seltener und werden durch direkte Gewalteinwirkung hervorgerufen, oder entstehen im Rahmen von epileptischen Anfällen.
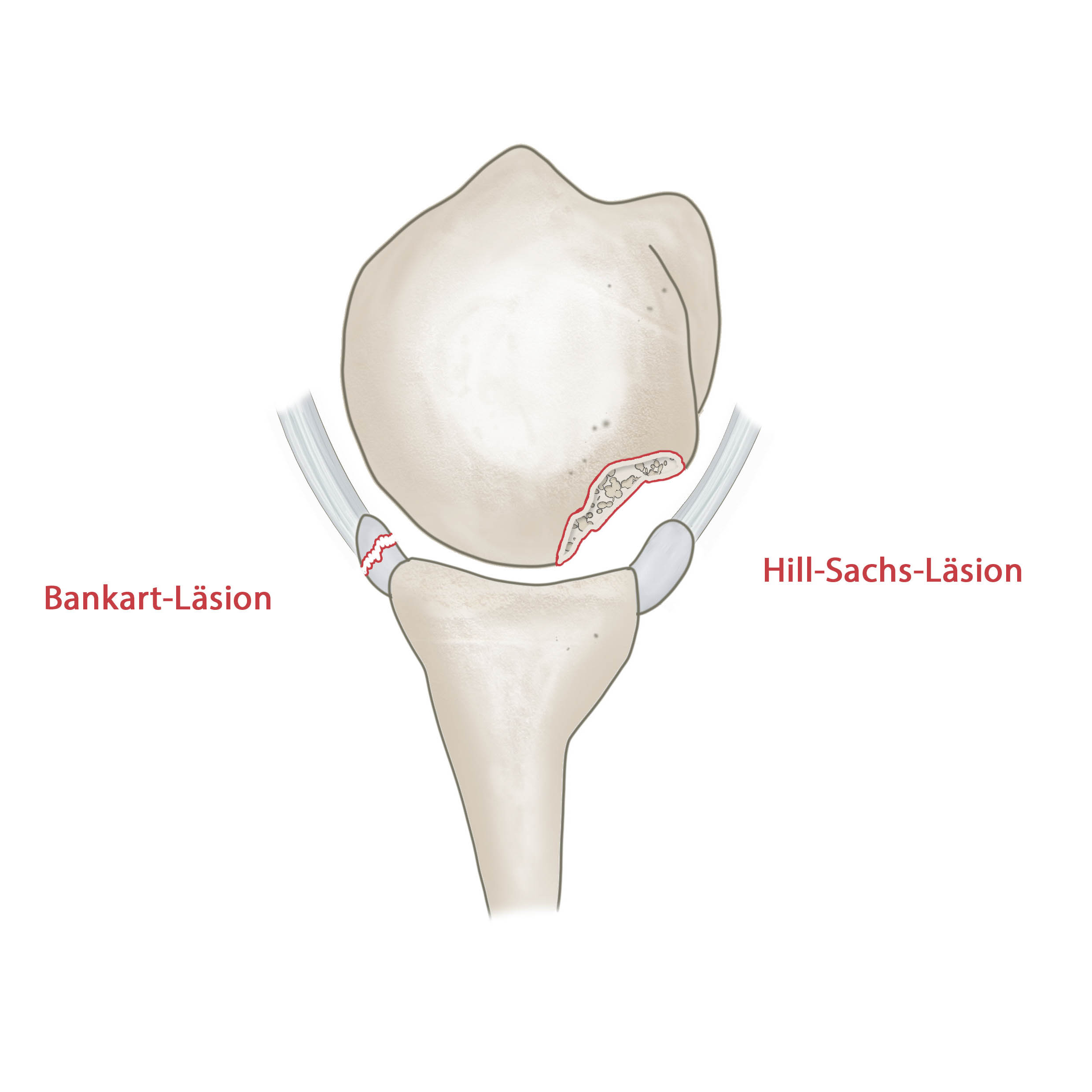
Die Luxation ist Humeruskopfes nach vorne und unten kann zu einer Abscherfraktur am Vorderrand des Glenoids: Bankart-Läsion und zu einer Impression des dorsalen Humeruskopfes: Hill-Sachs-delle, führen.
Bei einer traumatischen Luxation zeigt sich eine schmerzhaft aufgehobene Schulterfunktion und es lässt sich, insbesondere bei der vorderen Luxation, eine leere Pfanne tasten. Die Funktion des Nervus axillaris muss vor und nach Reposition unbedingt überprüft werden, denn er ist bei dieser Verletzung in Gefahr. Die Funktion kann über die Sensibilität in seinem Innervationsgebiet über den Deltamuskel überprüft werden. Vor Reposition sollte eine Röntgenuntersuchung in 2 Ebenen zum Ausschluss knöcherner Begleitverletzungen erfolgen. Die Reposition kann in Analgosedierung mit verschiedensten Repositionstechniken durchgeführt werden. Die dorsale Luxation wird im Röntgenbild oft übersehen, eine korrekt projizierte Y-aufnahme ist zur Diagnosestellung erforderlich. In der ap-Aufnahme kann das sogenannte “lightbulb sign” hinweisend auf das Vorliegen einer hinteren Luxationen sein. Hierbei sieht der Humeruskopf durch die veränderte Rotation wie eine Glühbirne aus.
Bei der traumatischen Luxation können Begleitverletzungen im Bereich des Labrumkomplexes resultieren. Diese als Bankart-Läsion bezeichneten Verletzungen beinhalten rein bindegewebige Abrisse (labrale Bankart-Läsion) der Gelenklippe aber auch knöcherne Pfannenrandabrisse. Bei der vorderen Luxation kann eine Hill-sachs-Läsion entstehen. Das ist eine Impressionsfraktur die durch den Pfannenrand hervorgerufen wird. Beide Verletzungen können zu einer rezidivierenden Luxation beitragen. Nicht jede Schulterluxation muss operativ behandelt werden. Mit steigendem Alter sinkt nach traumatische Luxation das Rezidivrisiko, dies ist auch von den morphologischen Charakteristika der Begleitverletzungen abhängig. Spätestens nach der zweiten bis dritten rezidivierenden Luxation sollte eine Stabilisierung der Schulter erfolgen. Dies kann z.B. in arthroskopischer Technik mit Refixation des rupturierten Labrums über Fadenanker erfolgen. Eine Hill- Sachs-Delle, die mehr als 30% des Kopfdurchmessers einnimmt sollte ebenfalls operativ behandelt werden, da hier ein Einhaken bei Außenrotation erwartet werden kann.
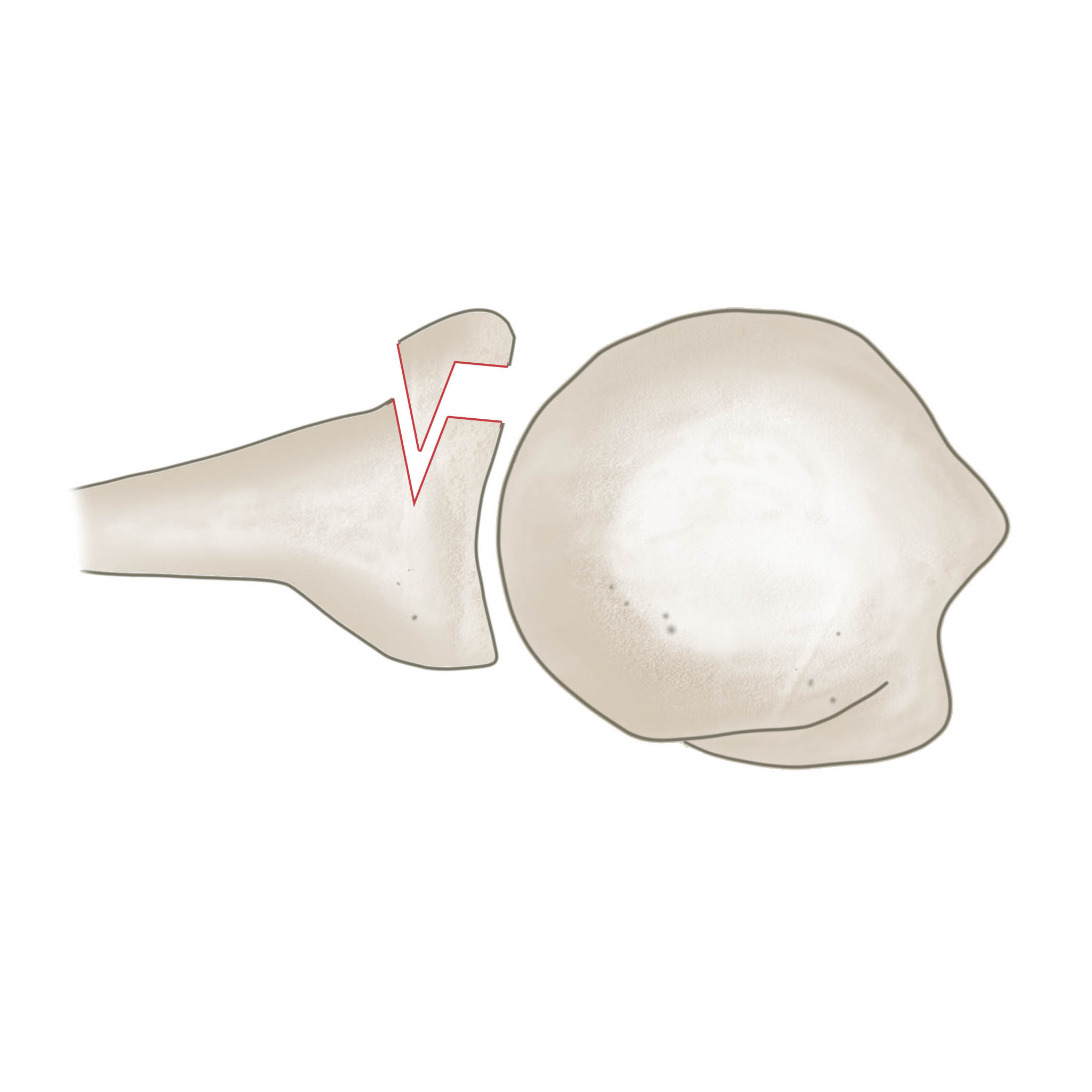
Bei chronischen rezidivierenden Luxationen muss gegebenenfalls der vordere Pfannenrand durch einen Beckenkammspan ersetzt werden um weitere Luxationen zu verhindern.
Schultereckgelenksprengung
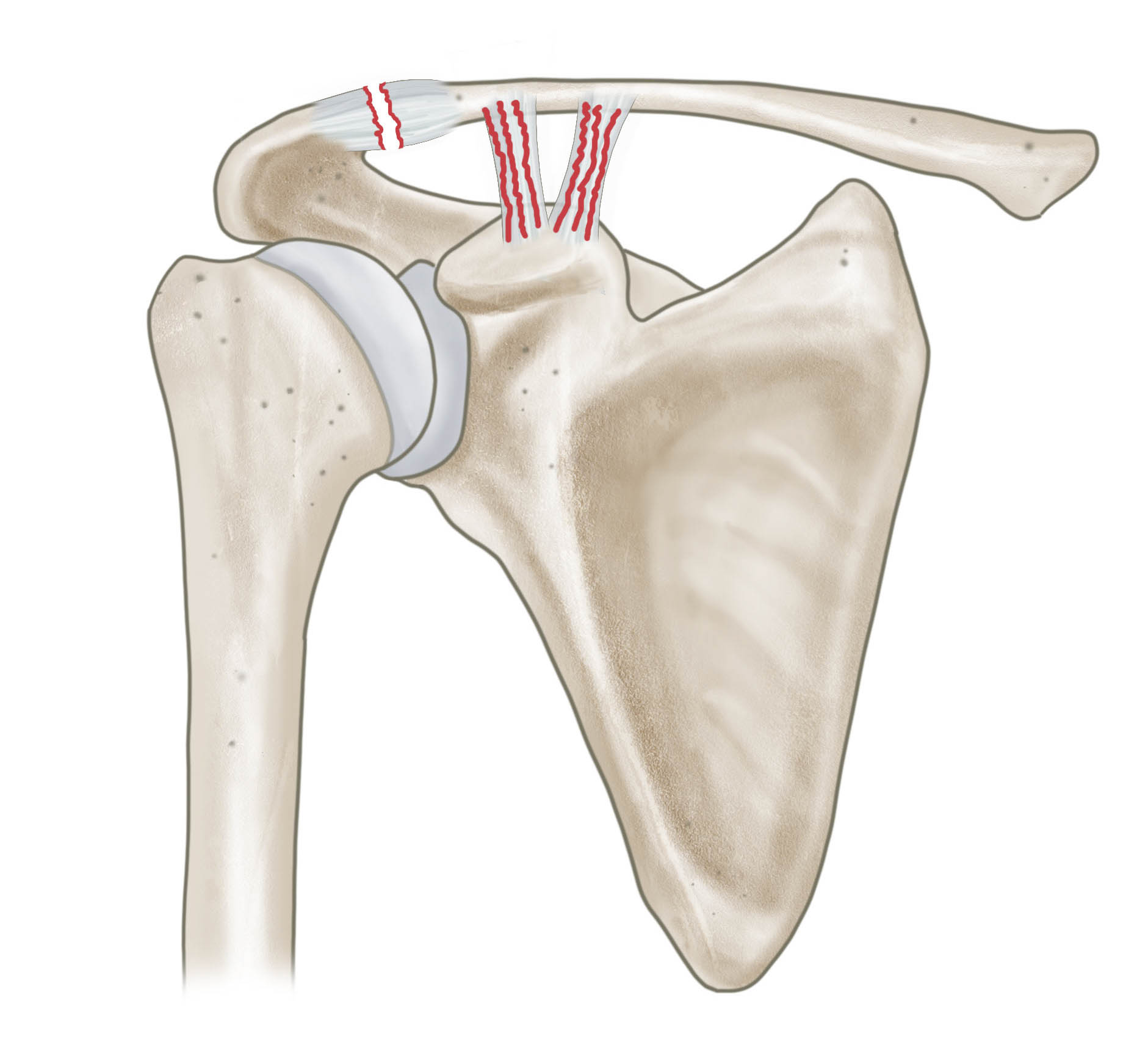
Das Schultereckgelenk ist in den Schultergürtel eingebunden und sichert die horizontale und vertikale Stabilität der Clavicula, es spielt somit eine wichtige Rolle bei der Fixierung der oberen Extremität am Rumpf. Die acromioclavicularen Bänder sichern die horizontale Stabilität der Clavicula, während die coracoclaviculären Bänder vor allem die vertikale Stabilität der Clavicula bedingen. Ein direkter Sturz auf die Schulter bei angelegtem Arm z.b. beim Fahrradfahren kann zu einer Verletzung dieses Gelenkes führen. Klinisch zeigt sich die Instabilität des AC-Gelenks als schmerzhaftes Klaviertastenphänomen. Der Schweregrad der Verletzung kann anhand der Rockwood Klassifikation abgeleitet werden. Hierzu wird eine sog. Panoramaaufnahme der Schulter mit Belastung durchgeführt, die den Schweregrad der Verletzung erkennen lässt.
Rockwood 1 Verletzung mit Dehnung acromio-claviculären Bänder, coraco-claviculäre Bänder intakt
Rockwood 2 Verletzung mit Dehnung der coraco-claviculären- und Ruptur acromio-claviculären Bänder
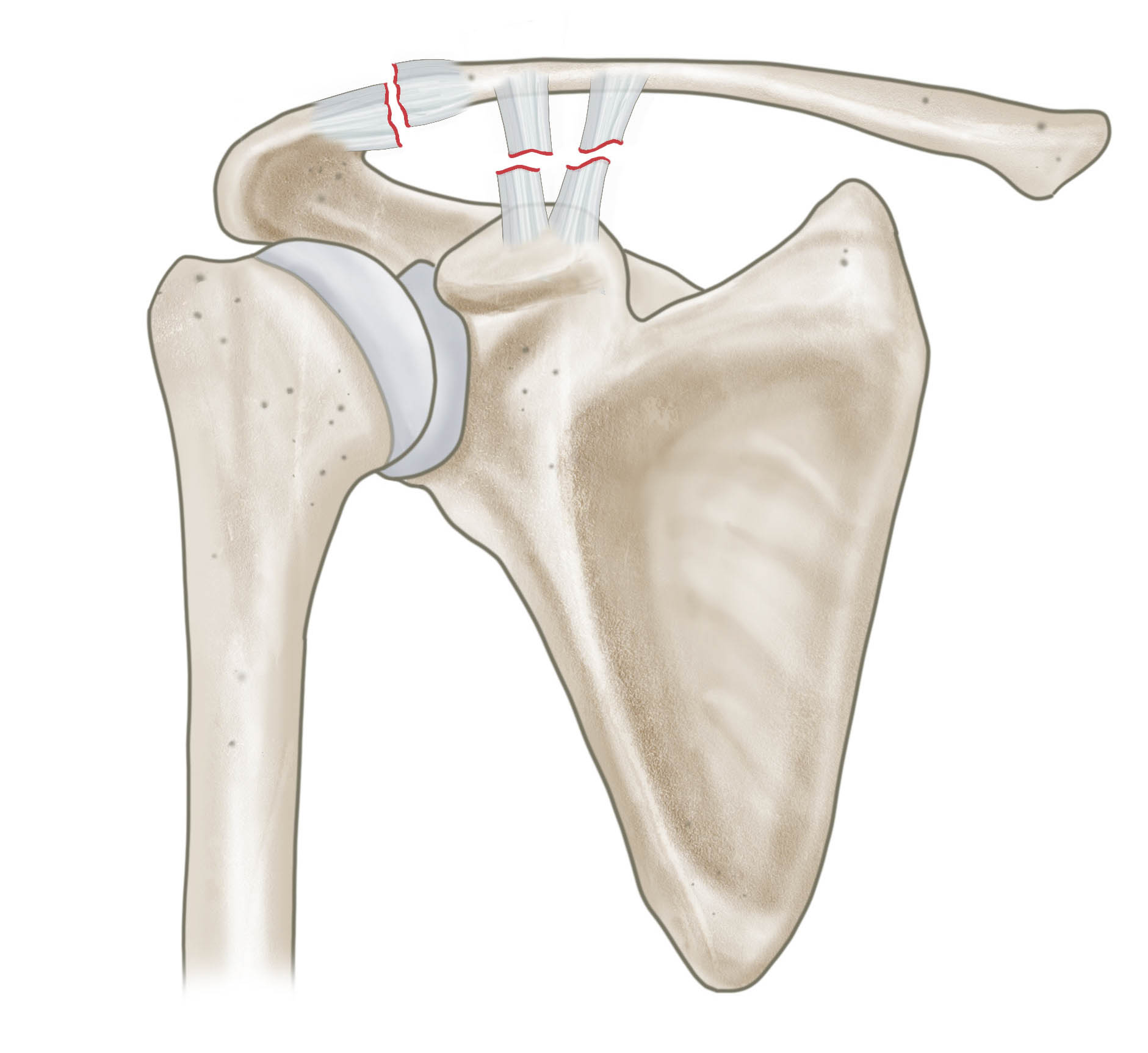
Rockwood 3 Verletzung mit Ruptur der coraco-claviculären und der acromio-claviculären Bänder
Operative Therapie
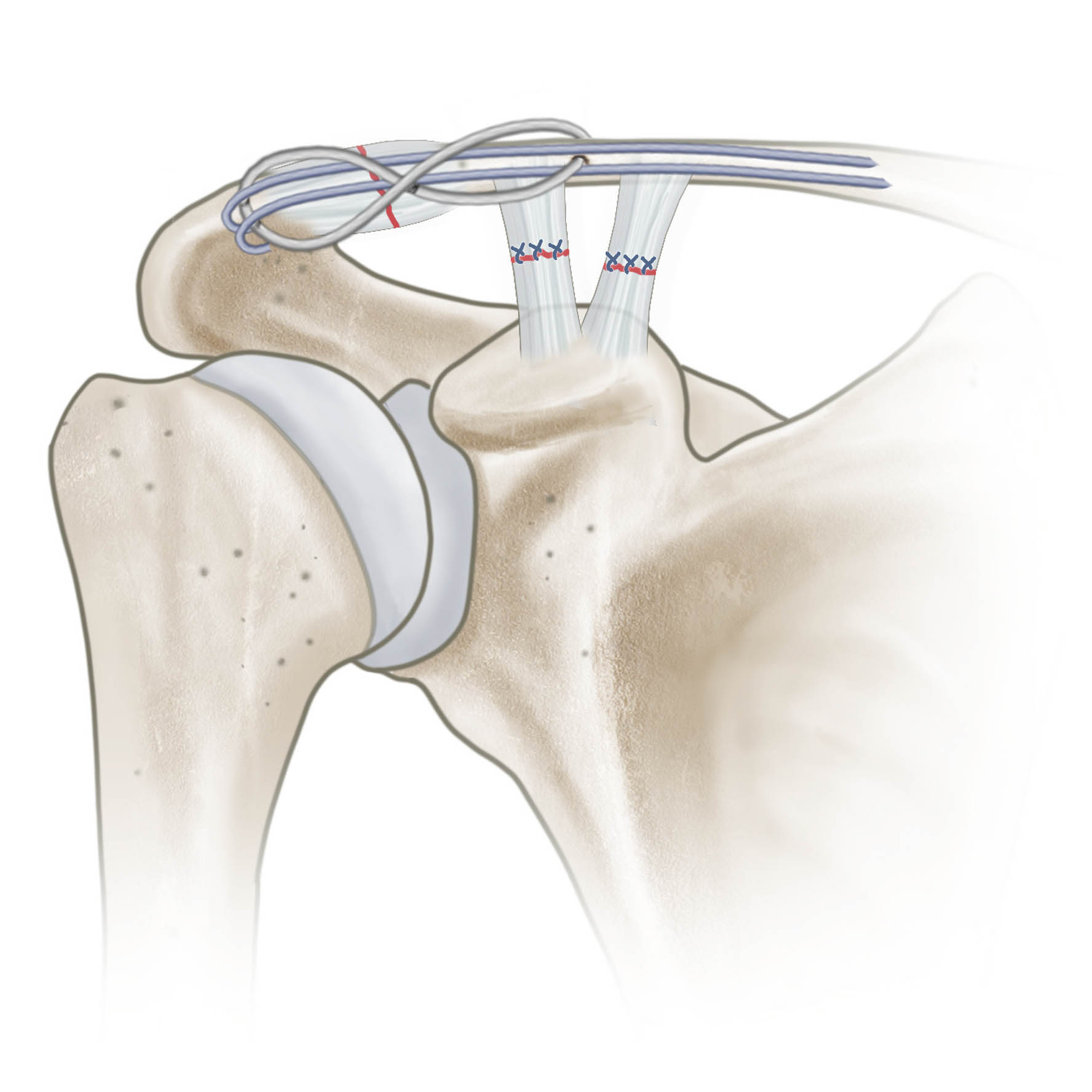
Verletzungen vom Typ Rockwood 1 und 2 sollten konservativ behandelt werden, beim Typ Rockwood III herrscht Uneinigkeit über die optimale Therapie. Dies muss individuell mit dem Patienten entschieden werden, bei Hinweisen auf eine horizontale Instabilität sollte eher zur operativen Therapie geraten werden, die Therapie ist aber auch vom Funktionsanspruch des Patienten abhängig. Beim Typ 4 und 5 sollte die operative Stabilisierung der Bänder erfolgen. Die operativen Verfahren zur Stabilisierung dieser Verletzungen sind vielfältig. Kein Verfahren konnte eine eindeutige Überlegenheit zeigen. Es kommen offene Bandrekonstruktionen über transossäre Fadenschlingen, aber auch arthroskopisch gestützte Verfahren und die sog. Hakenplatte zum Einsatz.
Proximale Humerusfrakturen
Proximale Humerusfrakturen sind häufig und betreffen Patienten mit Osteoporose. Beim jungen Patienten sind proximale Humerusfrakturen sind sie häufig Ursache einer groben Gewalteinwirkung. Hier muss auch nach neurovaskulären Begleitschäden und Begleitverletzungen der Muskeln, Sehnen und Bänder gefahndet werden.
Klassifikation:
Neben der reinen Morphologie der Fraktur sind auch die funktionellen Bedürfnisse und Möglichkeiten des Patienten. Die Knochenqualität, die kognitiven Fähigkeiten, die Rehabilitationsfähigkeit und der Anspruch des Patienten entscheidende Faktoren für die Auswahl der geeigneten Therapie.
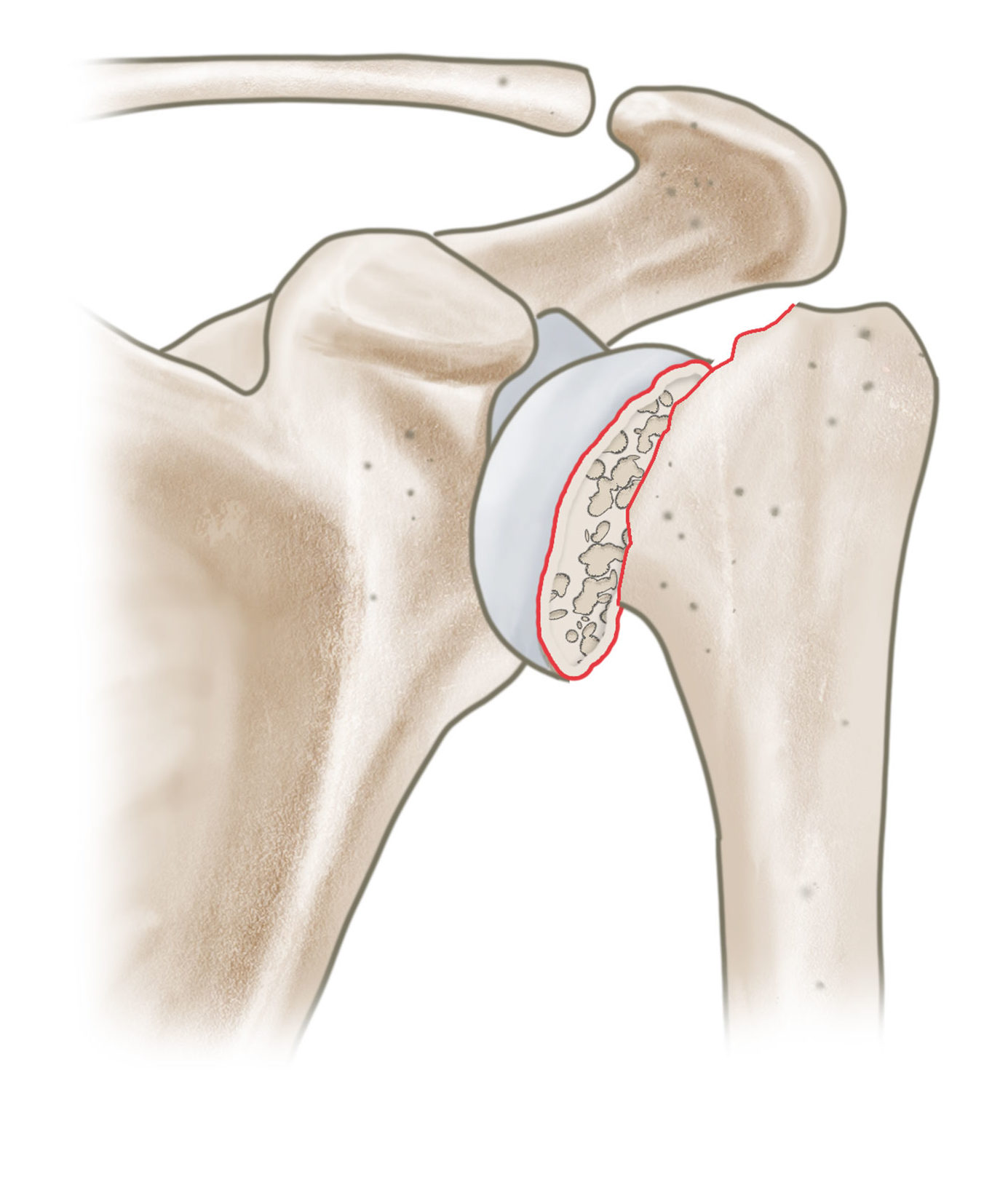
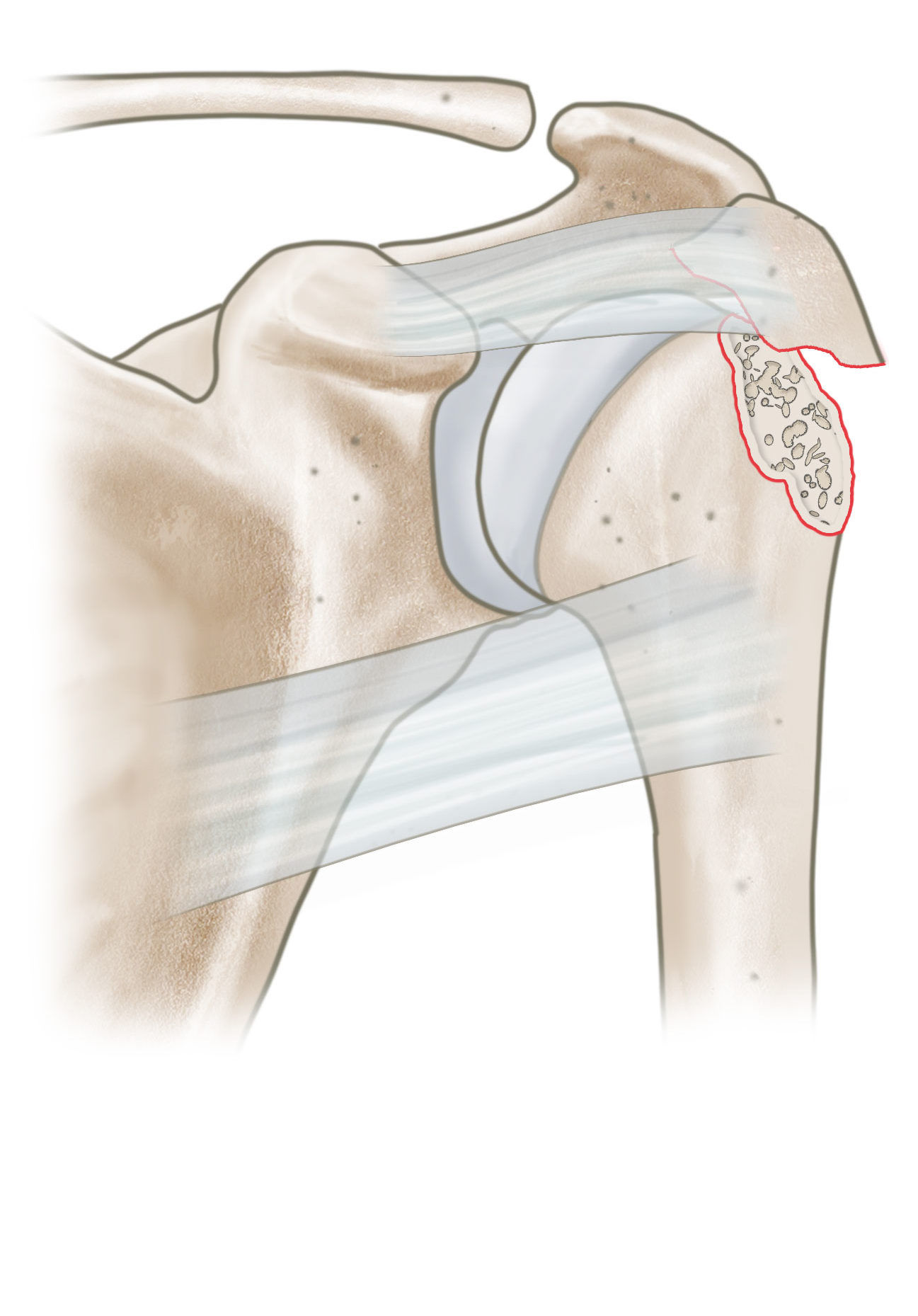
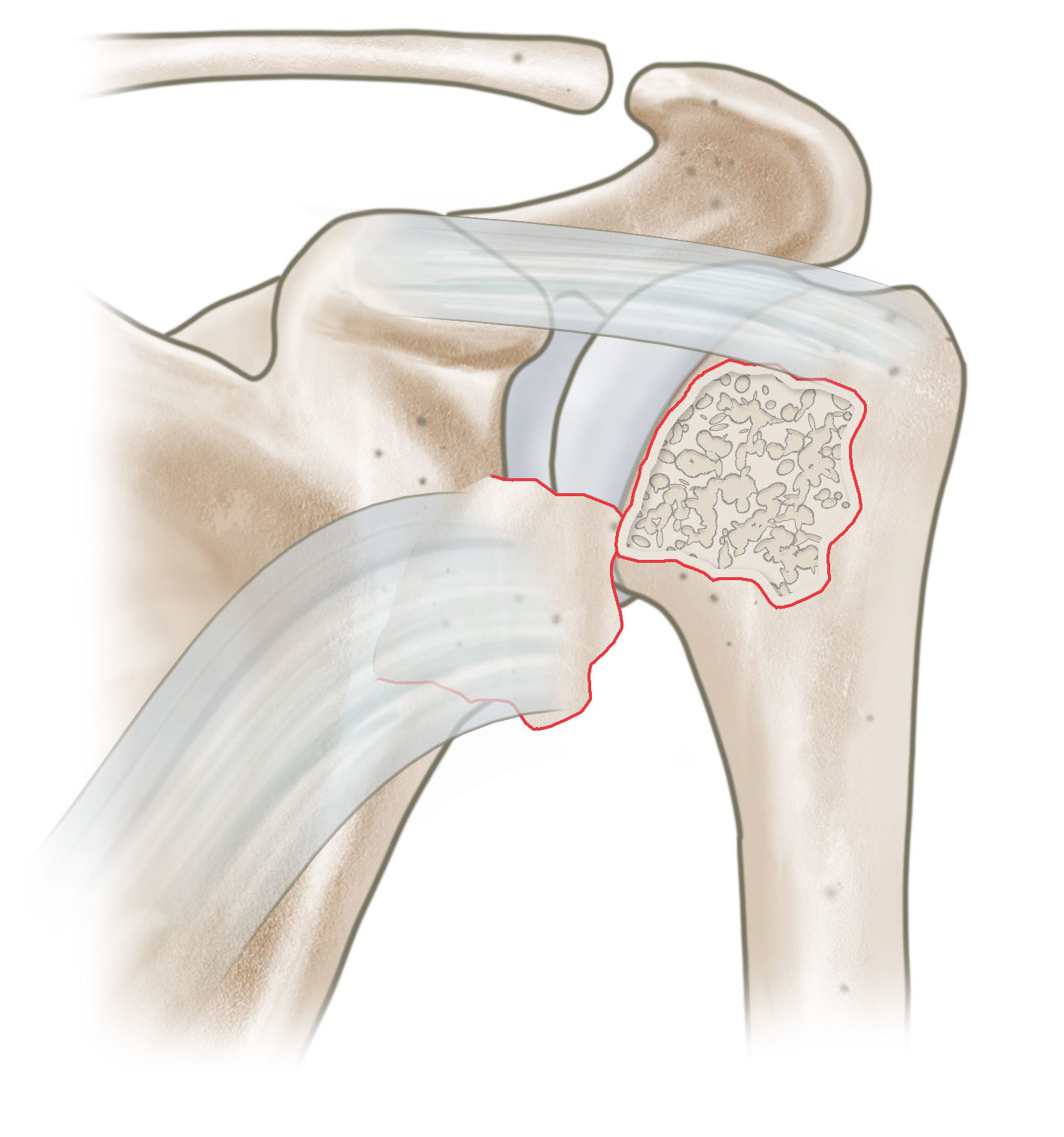
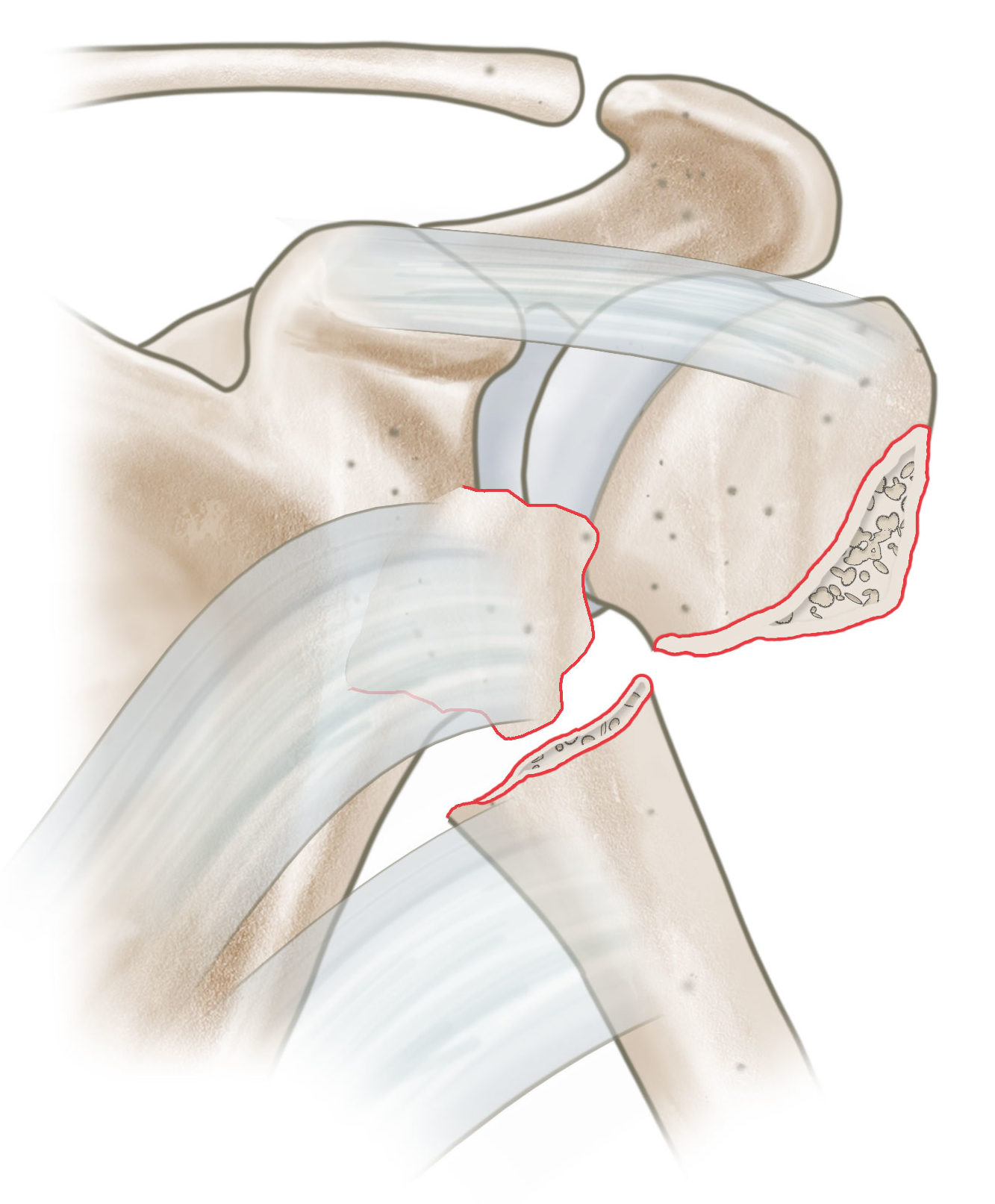
Als Klassifikationssystem wird sehr oft die Klassifikation nach Neer angewandt. Hier wird der proximale Humerus in 4 große Segmente eingeteilt. Es werden die Segmente Humeruskopf, Tuberculum majus, Tuberculum minus und Schaft unterschieden. Durch den Zug der an diesen Fragmenten inserierenden Muskeln kommt es hier zu Dislokationen entsprechend des Muskelzuges. Entsprechend der Anzahl der Fragmente unterscheidet Neer 2 -Part, 3 -Part und 4- Part Frakturen
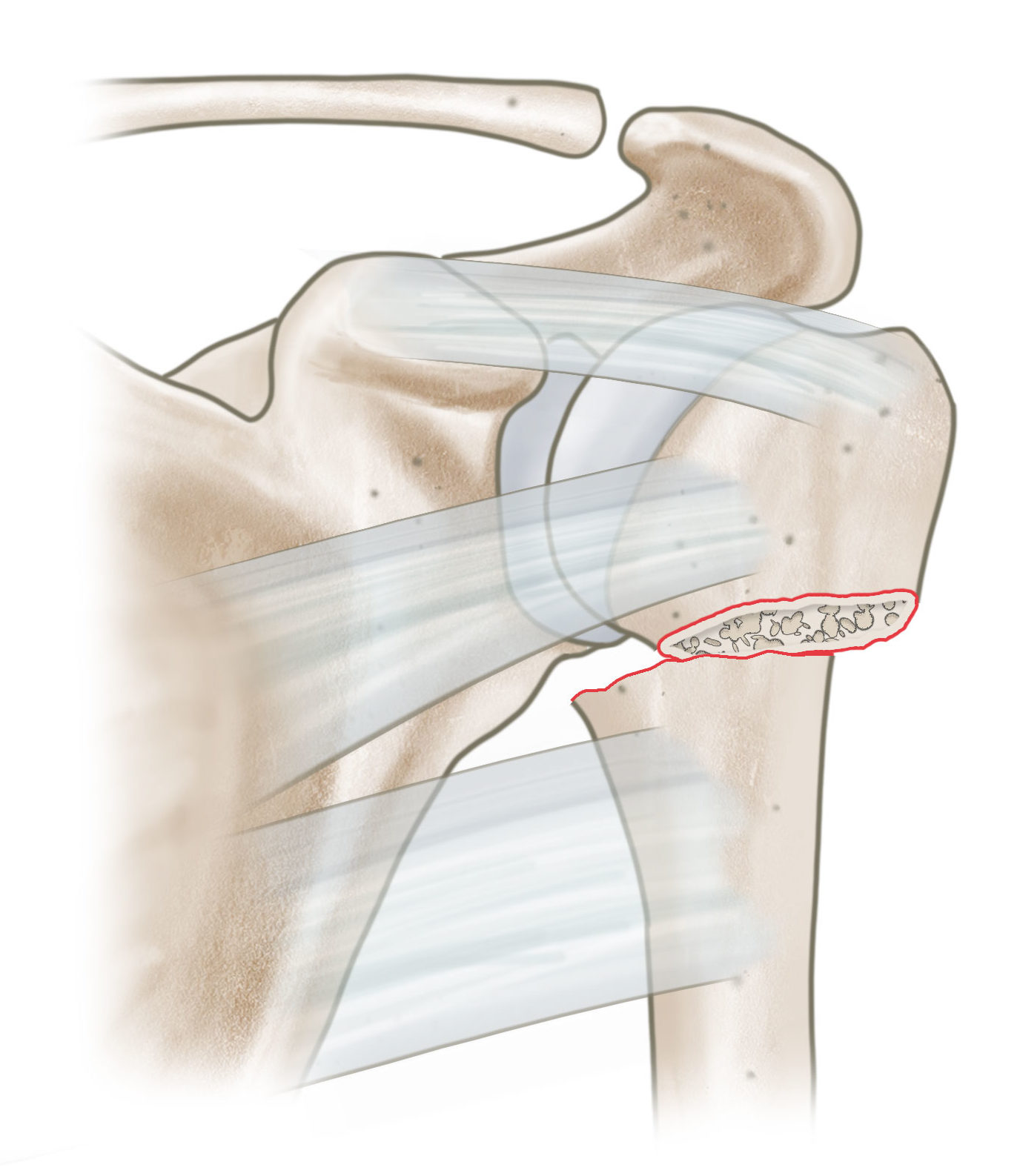
Dislozierte 2-Part Fraktur des Collum chirurgicum
Dislozierte 2-Part Fraktur des collum anatomicum
Dislozierte 2-Part Fraktur des Tuberculum majus (Zug der SSP Sehne)
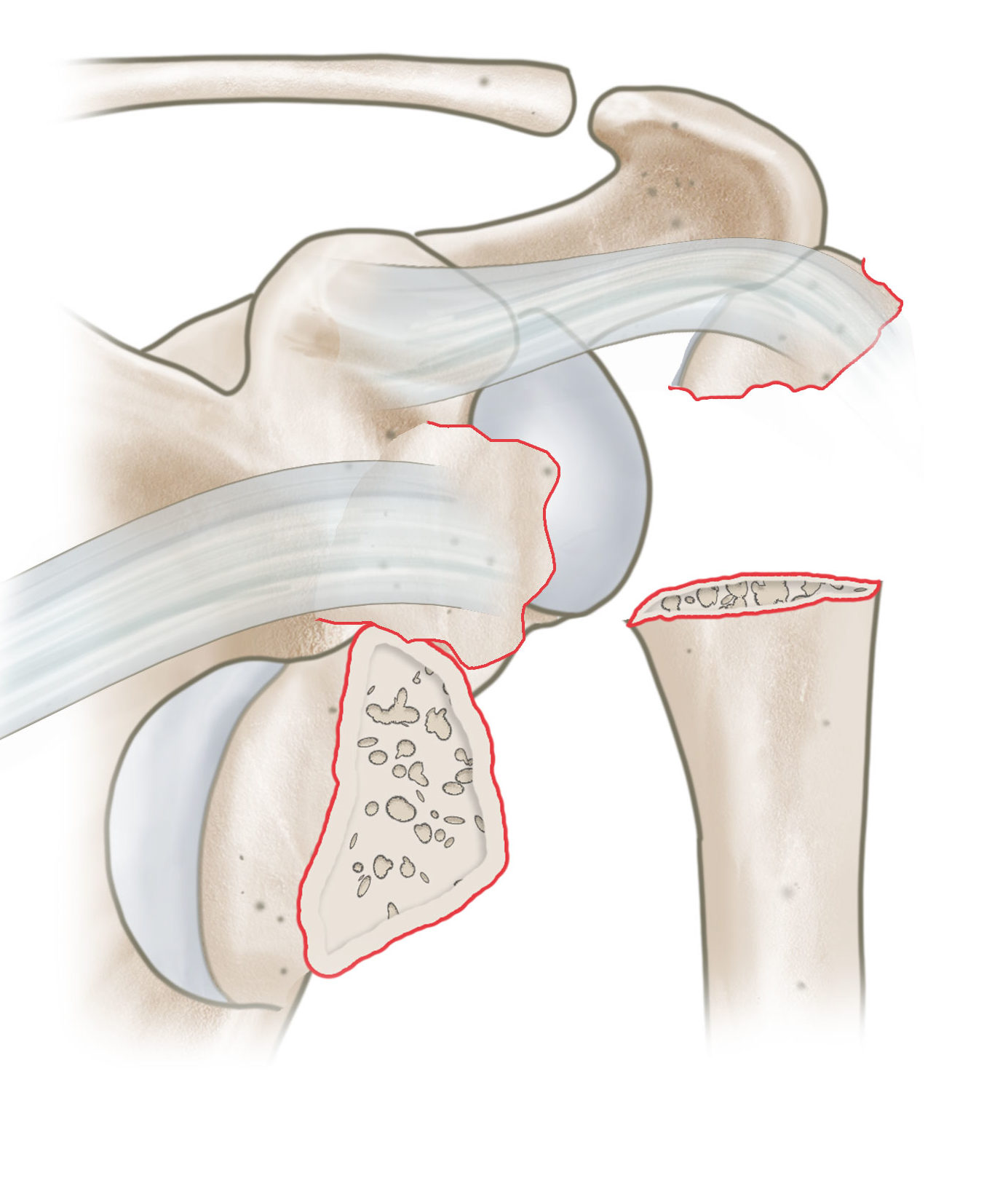
Dislozierte 2-Part Fraktur des Tuberculum minus (Zug der Sehne des SSC)
Dislozierte 3-Part Fraktur
Dislozierte 4-Part Fraktur
Therapie:
Oberstes Therapieziel ist die Wiederherstellung der normalen Funktion des Schultergelenks. Es bestehen erhebliche Kontroversen zur optimalen Behandlung der Humerusfraktur.
Bei grober Dislokation (>1cm, Angulation des Hauptfragementes >45°), ausgeprägter Instabilität, neurovaskulären Begleitverletzungen oder offenen Frakturen besteht in der Regel eine Operationsindikation. Hierbei kommen sowohl Platten- als auch Nagelosteosynthesen oder der endoprothetische Ersatz des Schultergelenks infrage.
Um eine konservative Therapie durchzuführen sollte die Fraktur eine gewisse Stabilität aufweisen, die eine frühe funktionelle Beübung des Schultergelenkes erlaubt. Dies sollte durch regelmäßige Röntgenkontrollen in der frühen Phase der Rehabilitation (z.B. nach 7, 14 und 21 Tagen) kontrolliert werden und gegebenenfalls kann bei zunehmende Dislokation dann doch noch eine OP Indikation resultieren. Weisen die Frakturfragmente eine grobe Dislokation von mehr als 1 cm bzw. eine Verkippung von mehr als 45° auf sollte eine operative Stabilisierung der Fraktur empfohlen werden. Die Indikationsstellung zur operativen oder konservativen Therapie bleibt aber immer eine individuelle Entscheidung bei der die oben genannten Kriterien berücksichtigt werden müssen. Bei der konservativen Therapie erfolgt in der Regel nach einer kurzen Ruhigstellungsphase im Verband (z.B. Gilchrist-Verband) nach 10-14 Tagen bereits der Beginn der funktionellen Nachbehandlung mit Pendelübungen.
Plattenosteosynthese:
Bei ausreichender Knochenqualität und einem Frakturmuster, das eine ausreichende Verankerung der Schrauben ermöglicht stellt die Plattenosteosynthese mit winkelstabilen anatomisch präformierten Implantaten die Standardversorgung am proximalen Humerus dar. Sie wird in der Regel durch einen deltoideopectoralen Zugang (im Muskelintervall zwischen Musculus pectoralis major und Musculus deltoideus) eingebracht.
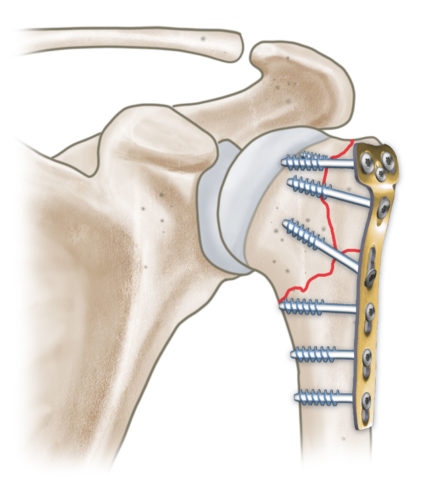
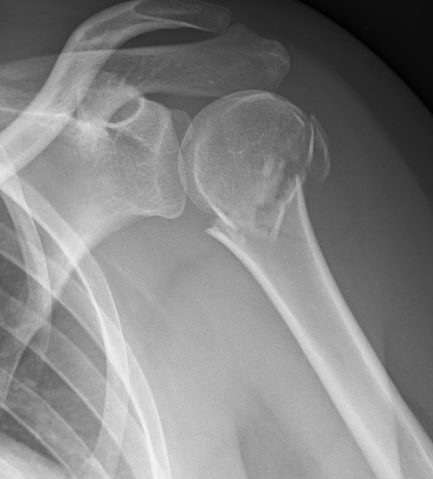
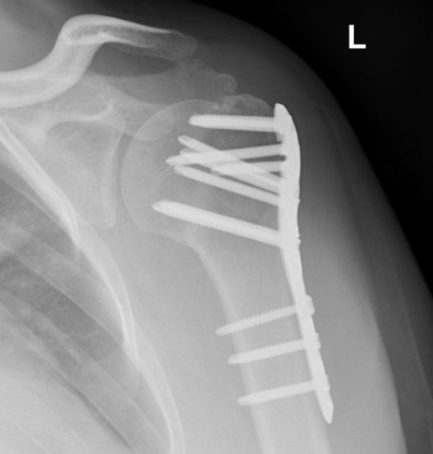
Beispiel einer dislozierten 3-Part Fraktur mit Dislokation. Verosorgung mit winkelstabiler Plattenosteosynthese durch einen delto-pectoralen Zugang mit anatomischer Rekonstruktion.
Humerusschaftfrakturen
Bei diesen Frakturen muss die enge Lagebeziehung des Nervus radialis zum Humerusschaft beachtet werden, denn in ca 10% der Schaftfrakturen zeigt sich eine Radialisparese. Diese wird besonders bei dislozierten Schrägfrakturen des mittleren Drittels beobachtet. Daher muss präoperativ und bei Diagnose dieser Verletzungen genaues Augenmerk auf den Nervus radialis gelegt werden. Eine Radialisparese zeigt sich als Abschwächung der Extensoren des Handgelenkes und durch einen Hypästhesie in seinem Innervationsgebiet (streckseitige Hand Daumen-Mittelfinger).
Gering dislozierte Frakturen mit Achsabweichung (bis 20°) können konservativ behandelt werden. Nach initialer Ruhigstellung im Gilchrist-verband für 10 bis 14 Tage kann dann ein “Brace” (Kunststoffmanschette) angelegt werden, der eine frühfunktionelle Therapie erlaubt. Hiermit können die meisten Humerusschaftfrakturen zur Ausheilung gebracht werden. Die operative Versorgung von Humerusschaftfrakturen sollte bei offenen Frakturen (II und III°), drohender Durchspießung, Fraktur mit großem knöchernen Defekt, neurovaskulären Begleitverletzungen, großer Fragmentdiastase, bestehender Pseudarthrose, pathologischer Fraktur, beidseitiger Humerusfraktur und beim polytraumatisierten Patienten (Erleichterung der Pflege) erfolgen. Kurze Quer- oder Schrägfrakturen sind eine relative OP-Indikation, da sie oft in einer erheblichen Fehlstellungen münden. Als Implantate kommen sowohl die Plattenosteosynthese als auch intramedulläre Stabilisierungen mittels Nagelosteosynthese oder der Fixateur interne infrage.
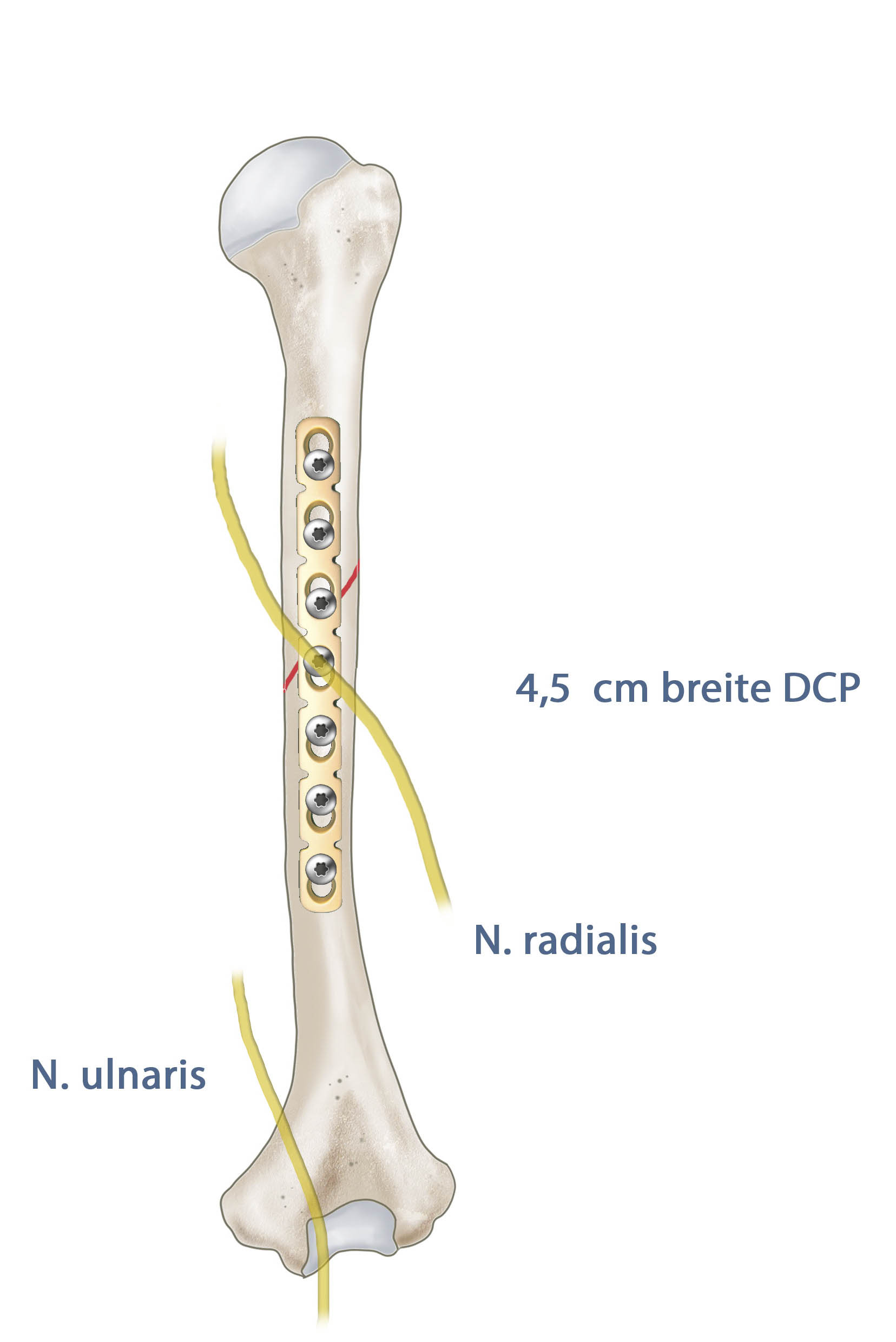
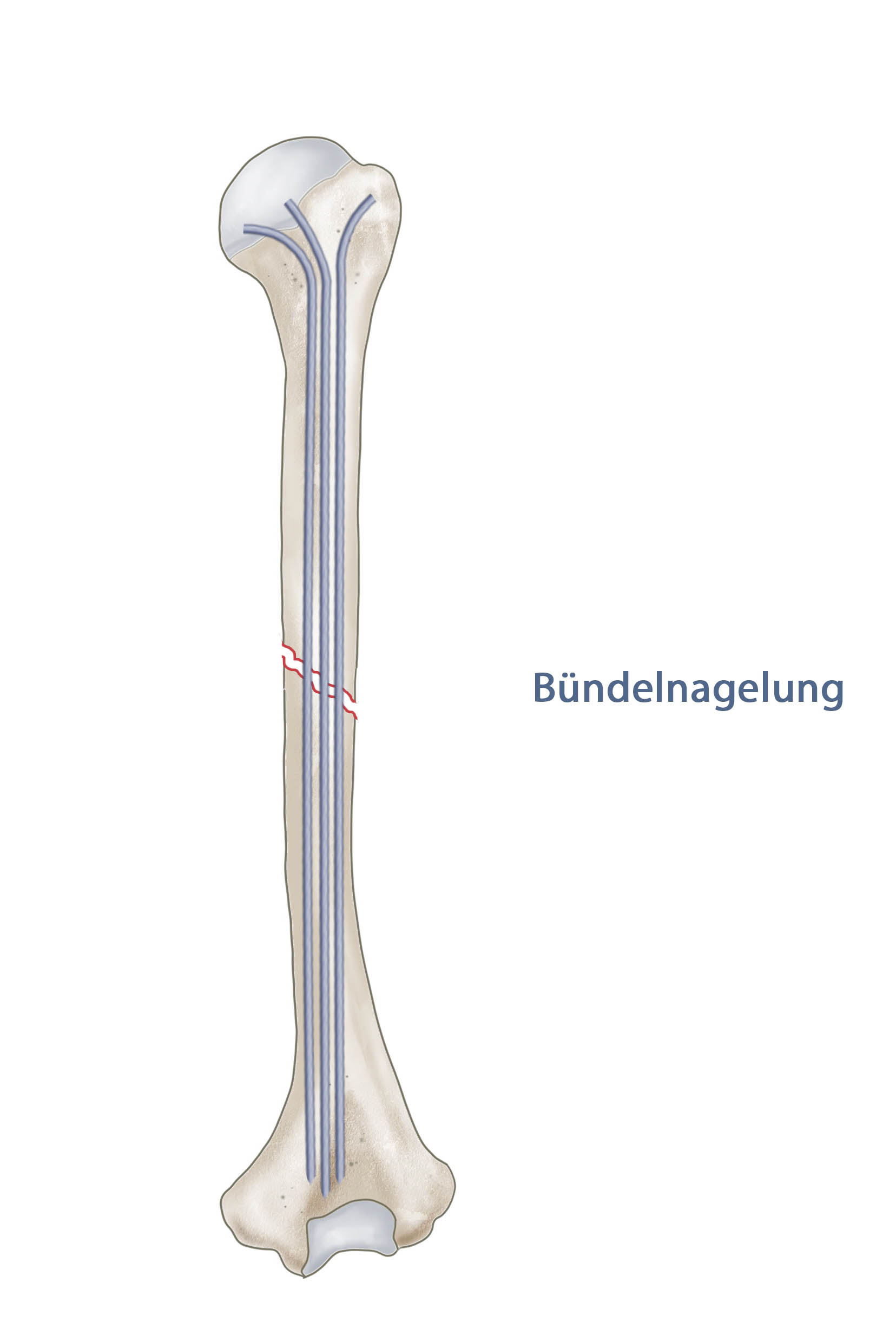
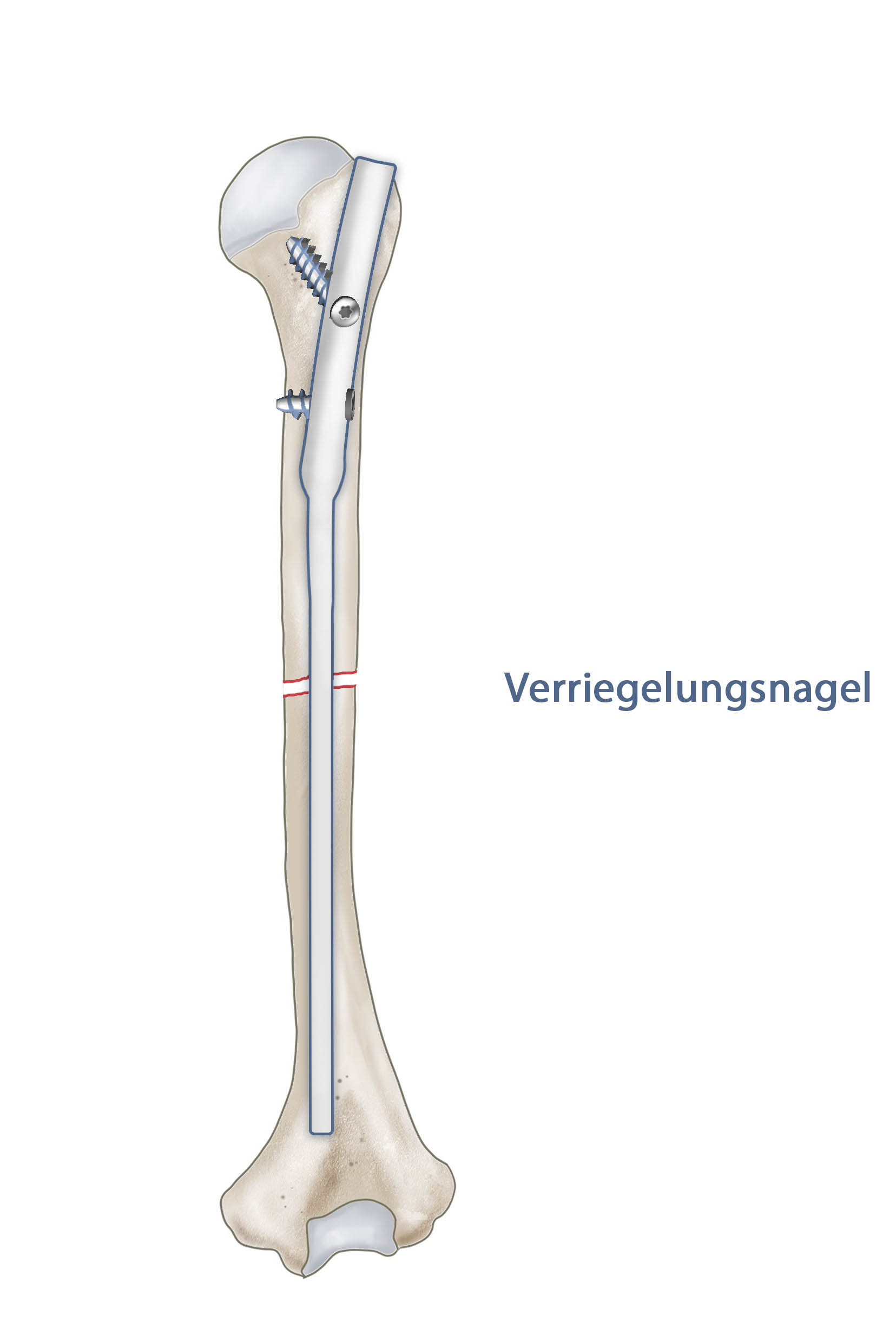
Muss der N. radialis exploriert werden bietet sich die Plattenosteosynthese als Therapie der Wahl an, auch bei höhergradiger offenen Frakturen, die debridiert oder gesäubert werden müssen kann eine Plattenosteosynthese erfolgen, bei höhergradigen Verschmutzungen/Kontaminationen sollte die temporäre Fixation mittels Fixateur externe erwogen werden. Der von proximal eingebrachte Verriegelungsnagel kommt bei dislozierten Frakturen ohne neurologisches Defizit infrage. Nach Nagel oder Plattenosteosynthese kann funktionell ohne Belastung nachbehandelt werden. Läsion des Nervus radialis erholen sich innerhalb der ersten drei Monate häufig spontan.